Maladie coronarienne stable
Le traitement de la cardiopathie ischémique stable implique une combinaison d’approches pour améliorer la qualité de vie du patient en minimisant/supprimant les symptômes et pour améliorer le pronostic en prévenant l’infarctus du myocarde (IDM) et la mort prématurée. Lorsqu’un diagnostic de maladie coronarienne est posé, l’optimisation rapide du traitement médical est une priorité.
Les traitements fondamentaux de la cardiopathie ischémique stable sont indiqués ci-dessous. Il est important de noter qu’ils n’influencent pas les symptômes de la maladie mais plutôt la réduction de la mortalité dans cette population.
- Antiplaquettaires
- Diminution de l’agrégation plaquettaire
- Statines
- Hypolipémiant
- Il s’agit du traitement standard, quel que soit le taux de lipide, et doit être prescrit à vie
- Inhibiteurs de l’enzyme de conversion de l’angiotensine (IECA) ou antagonistes des récepteurs de l’angiotensine (ARA)
- Cardioprotection à long terme en raison d’une amélioration de la fonction de l’endothélium
- Si les IECA sont non disponibles ou sont mal tolérés, il est possible de les substituer par les ARA
- Anti-ischémiques (ex. bêtabloquants (ẞ-bloquants))
- Diminution de la demande myocardique en oxygène en réduisant la fréquence cardiaque, la pression artérielle et la contractilité
- Recommandé à moins d’être contre-indiqué (ex. bradycardie, trouble de conduction, hypotension ou asthme).
À quel moment faut-il considérer la thérapie par revascularisation ?
- Il est recommandé que l’angiographie coronarienne soit envisagée tôt chez les patients à haut risques pour des tests non invasifs
- Il est recommandé pour les patients avec des symptômes médicalement réfractaires – ou une qualité de vie CV inadéquate lors de l’utilisation d’un traitement médical – de subir une coronarographie élective en prévision d’éventuelles procédures de revascularisation
Syndromes coronariens aigus
En STEMI, la réouverture rapide de l’artère occluse est la priorité thérapeutique pour limiter l’étendue de la lésion myocardique. En revanche, les objectifs thérapeutiques de la prise en charge de l’AI (angine instable) et du NSTEMI doivent viser l’arrêt de la progression du thrombus vers l’occlusion totale ou une récidive d’un IDM (infarctus du myocarde). Le taux élevé d’événements ischémiques récurrents chez les patients ayant une AI ou un NSTEMI souligne la nécessité de sélectionner des stratégies appropriées pour une prise en charge précoce et des mesures secondaires de prévention.
Le principal choix du traitement de l’AI et du NSTEMI devrait être des médicaments anti-ischémiques pour rétablir l’équilibre entre l’offre et la demande d’oxygène du myocarde, ainsi qu’un traitement antithrombotique pour empêcher la croissance de la plaque et faciliter la résolution du thrombus coronaire sous-jacent.
Traitement de choix des SCA
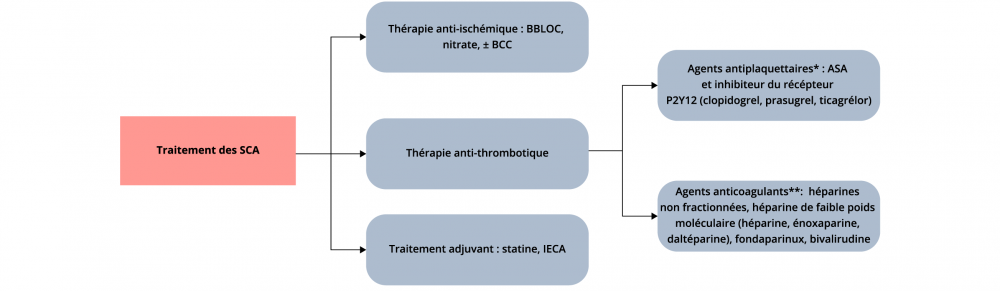
ASA : aspirine
BBC : bloqueur des canaux calciques
BBLOC : bêtabloquant
IECA : inhibiteurs de l’enzyme de conversion de l’angiotensine
* Le double traitement antiplaquettaire avec ASA et un P2Y12 est actuellement la norme de soins pour l’AI, le NSTEMI et le STEMI.
** Le choix des agents individuels dépend :
- du risque d’événements ischémiques
- de la stratégie de prise en charge (invasive précoce comparativement à conservatrice)
- du temps jusqu’au cathétérisme cardiaque (très précoce comparativement tardif)
- de la fonction rénale et du risque hémorragique.
Pour les patients présentant un dysfonctionnement rénal sévère, l’énoxaparine, le fondaparinux et la bivalirudine sont généralement contre-indiquées.


