Le diagnostic de l’hypertension pulmonaire (HTP) débute par une suspicion clinique basée sur les symptômes et l’examen physique. Un ensemble d’examens permet de :
- confirmer les critères hémodynamiques
- décrire la cause et la gravité fonctionnelle du problème de la condition
Clinique
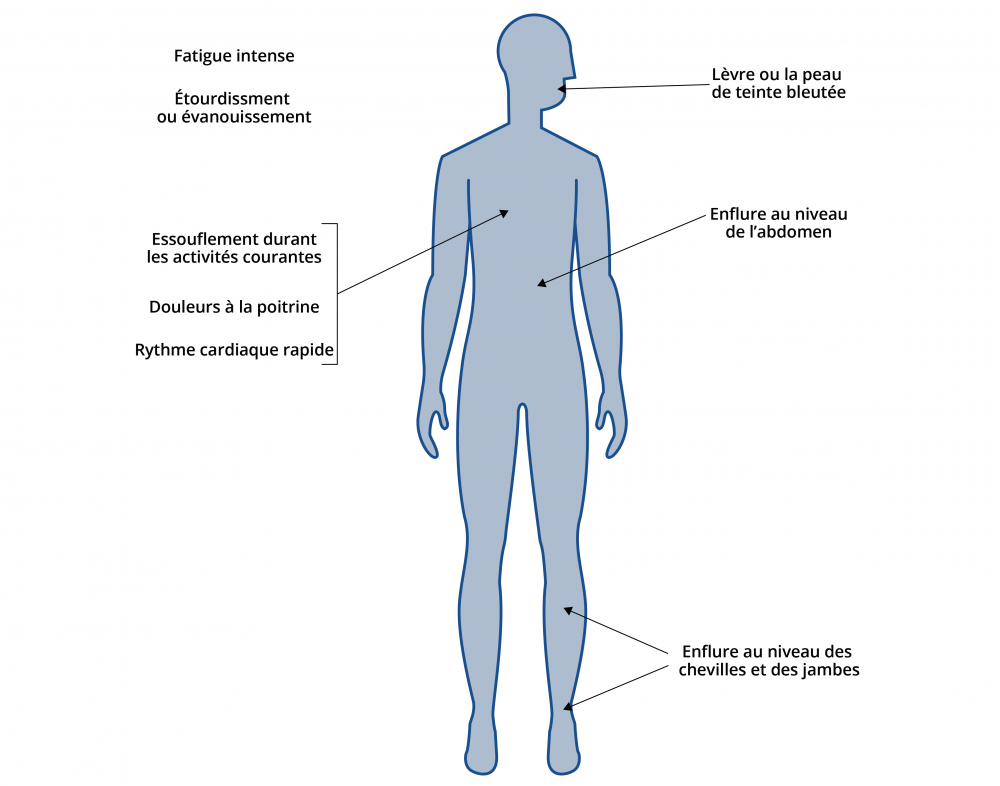
Les symptômes d’HTP ne sont pas spécifiques et les premiers apparaissent à l’effort. Les symptômes sont majoritairement causés par la dysfonction progressive du ventricule droit :
- DyspnéeEssoufflement à l’effort
- Fatigue chronique
- Faiblesse
- SyncopePerte de conscience / sensation de tête légère
- AngineDouleur thoracique
- Palpitations cardiaques
- CyanoseColoration bleutée de la peau et/ou des muqueuses; signe d’hypoxémie
Plus rarement :
- Toux sèche
- Nausées et vomissements à l’effort
- AsciteDistension abdominale causée par l’accumulation d’un liquide et œdème aux chevilles : peuvent se développer avec la dysfonction progressive du ventricule droit.
Chez certains patients, la présentation clinique est reliée aux complications mécaniques de l’HTP et à la distribution anormale du débit sanguin dans le lit vasculaire pulmonaire :
- Rupture d’artères bronchiques hypertrophiées : hémoptysie
- Dilatation de l’artère pulmonaire :
- Enrouement de la voix par compression du nerf laryngé récurrent gauche;
- Respiration sifflante par compression des grandes voies respiratoires;
- Angine due à l’ischémie myocardique par compression de l’artère coronaire principale gauche.
- Dilatation importante de l’artère pulmonaire : rupture ou dissection de l’artère.

Paraclinique
Examens complémentaires à l’examen clinique pour confirmer ou infirmer le diagnostic d’hypertension pulmonaire.
Échocardiographie
Électrocardiogramme
Radiographie thoracique
Tests de fonction respiratoire (TFR) et gaz artériels
Scintigraphie pulmonaire de ventilation et perfusion (V/Q)
Tomodensitométrie (TDM) thoracique et angiographie pulmonaire
L’imagerie par résonance magnétique (IRM) cardiaque
Tests sanguins et immunologie
Échographie abdominale
Cathétérisme du cœur droit (CDD)
Test de vasoréactivité pulmonaire
Recommandations pour le diagnostic de la cause d’HTP - Adapté de : Galiè et collab., European Heart Journal, 2016.
Recommandé | Doit être considéré | Non recommandé |
|---|---|---|
|
|
|
Schéma de stratégies diagnostiques pour l’hypertension pulmonaire
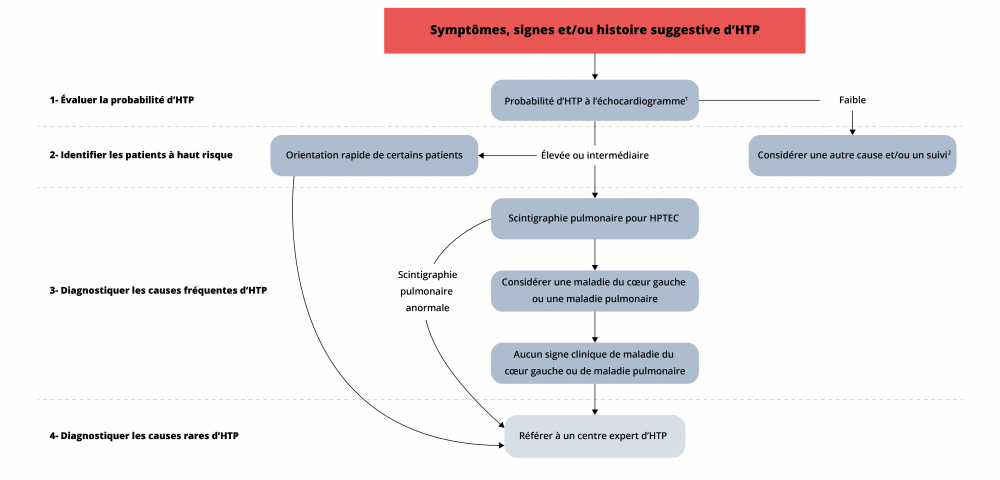
- Voir Échocardiographie dans la section Diagnostic
- Inclut une maladie thromboembolique chronique sans HTP
Adapté de : Frost et collab., European Heart Journal, 2018.
Schéma de stratégies diagnostiques pour l’hypertension pulmonaire
TéléchargerDiagnostic selon le groupe
Hypertension artérielle pulmonaire (groupe 1)
L’évaluation de la sévérité de l’hypertension artérielle pulmonaire (HTAP) d’un patient se fait à l’aide de plusieurs indicateurs :
- Cliniques
- Imagerie
- Hémodynamiques
- Capacité d’exercice
- Marqueurs biochimiques
Indicateurs cliniques
Imagerie
Capacité d’exercice
Marqueurs biochimiques
Hypertension pulmonaire causée par maladie du cœur gauche (groupe 2)
Le cathétérisme du cœur droit (CCD) est l’examen diagnostique de choix pour l’HTP de groupe 2. Par contre, cet examen ne permet pas toujours de distinguer une HTAP d’une HTP causée par maladie du cœur gauche, surtout quand le patient a des facteurs de risque ou des antécédents de maladie cardiovasculaire.
Une approche diagnostique à trois étapes est recommandée :
- Identification du phénotype clinique d’HTP de groupe 2
- Détermination de la probabilité prétest
- Évaluation hémodynamique
Identification du phénotype clinique d’HTP de groupe 2
Détermination de la probabilité prétest
Évaluation hémodynamique
Hypertension pulmonaire causée par maladie pulmonaire (groupe 3)
Les maladies pulmonaires chroniques (MPC) les plus souvent associées à ce groupe sont :
- Maladie pulmonaire obstructive chronique (MPOC)
- Maladie pulmonaire interstitielle
- Syndrome de fibrose pulmonaire et emphysème combinés (SFPE)
- Sarcoïdose
- Granulomatose à cellules de Langerhans
Le développement d’une HTP chez un patient atteint d’une maladie pulmonaire cause :
- une détérioration de sa capacité d’exercice
- une aggravation de son hypoxémie
- une durée de vie plus courte.
Les indicateurs les plus fréquents de la présence d’une HTP chez ces patients sont une capacité de diffusion du monoxyde de carbone (DLCO) disproportionnellement basse et une faible pression partielle en dioxyde de carbone (PaCO2).
Classification hémodynamique d’HTP causée par maladie pulmonaire chronique - Adapté de : Galiè et collab., European Heart Journal, 2016.
Diagnostic | Hémodynamie par CCDcathétérisme du cœur droit |
|---|---|
MPCmaladie pulmonaire chronique sans HTP | PAPmpression artérielle pulmonaire moyenne < 21 mmHg ou PAPm 21-24 mmHg avec RPVrésistance pulmonaire vasculaire < 3 WU |
MPC avec HTP | PAPm 21-24 mmHg avec RPV ³ 3 WU ou PAPm 25-34 mmHg |
MPC avec HTP sévère | PAPm 35 mmHg ou PAPm 25 avec ICindex cardiaque < 2,0 l/min/m2 |
Les symptômes cliniques et les signes physiques d’HTP peuvent être difficiles à identifier chez les patients avec maladie pulmonaire. De manière générale, un patient avec maladie pulmonaire qui a des symptômes disproportionnellement intenses par rapport à ce qui serait attendu selon ses tests de fonction respiratoire devrait être évalué.
Une échocardiographie sera exécutée comme premier examen diagnostique non invasif pour rechercher une maladie du cœur gauche ou une HTP concomitante.
Le diagnostic définitif d’une HTP est posé lors du cathétérisme du cœur droit (CCD). Le CCD devrait être fait chez les patients avec MPC chez qui une HTP est fortement suspectée et chez qui les résultats du CCD auront des conséquences thérapeutiques (transplantation, participation à un essai clinique).
Le CCD devrait être considéré en présence de :
- Aggravation clinique, limitation progressive à l’effort et ou anomalies des échanges gazeux non imputables à une insuffisance respiratoire
- Évaluation pronostique précise jugée importante
Algorithme diagnostique pour l’HTP de groupe 3
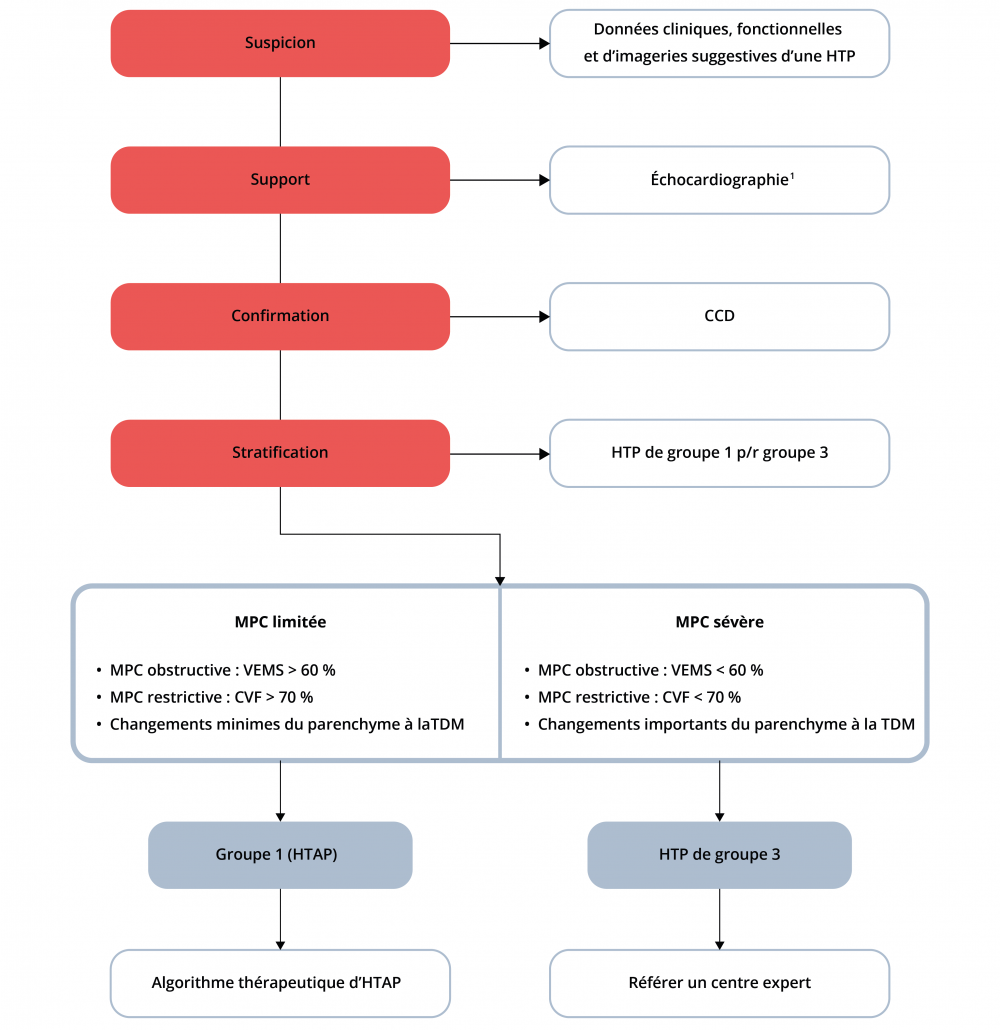
CCD : cathétérisme du cœur droit
MPC : maladie pulmonaire chronique
VEMS: volume expiratoire maximal par seconde
CVF : capacité vitale forcée
1 Signes suggestifs d’HTP : pression artérielle pulmonaire systolique élevée, signes d’insuffisance ventriculaire droite
Adapté de : Nathan et collab., ERJ Express, 2018.
Algorithme diagnostique pour l’HTP de groupe 3
TéléchargerHypertension pulmonaire thromboembolique chronique (groupe 4)
Le diagnostic d’HPTEC est basé sur les résultats obtenus après au moins 3 mois d’anticoagulation efficace afin de discriminer l’HPTEC d’une EP subaiguë. Ces paramètres cliniques sont :
- Pression dans l’artère pulmonaire moyenne (PAPm) ³ 20 mmHg
- Pression d’occlusion de l’artère pulmonaire (PAPO) £ 15 mmHg
- Défauts de perfusion sur la scintigraphie pulmonaire
- Signes spécifiques diagnostiques vus à l’angio-TDM pulmonaire ou à l’angiographie conventionnelle comme des sténoses annulaires, des dilatations précédents ces sténoses (pouching defects) et des occlusions totales chroniques
La scintigraphie pulmonaire est l’examen diagnostique de choix pour l’HPTEC avec une sensibilité de 90-100 % et une spécificité de 94-100 %.
L’angio-TDM pulmonaire est un examen utile pour confirmer le diagnostic d’HPTEC, mais ne peut à lui seul exclure l’HPTEC. Il est également utile pour identifier les complications de la maladie, telles que :
- Dilatation d’une artère pulmonaire entraînant la compression de l’artère coronaire principale gauche
- Hypertrophie des artères bronchiques collatérales, qui peut entraîner des hémoptysies
La TDM thoracique peut être utile pour imager le parenchyme pulmonaire et pour identifier :
- Emphysème
- Maladie bronchique
- Maladie pulmonaire interstitielle
- Infarctus
- Malformations vasculaires ou péricardiques
- Déformations de la paroi thoracique
Sur la TDM thoracique, les défauts de perfusion se manifestent par un parenchyme en motif de mosaïque, avec des zones sombres correspondant à des zones où la perfusion est réduite. Le motif de mosaïque est majoritairement présent chez les patients atteints d’HPTEC, mais il est également observé chez 12 % des patients avec HTAP.
Le cathétérisme du cœur droit (CCD) est un outil pronostique essentiel, car les pressions dans le ventricule droit en préopératoire et en postopératoire sont des prédicteurs de pronostic à long terme.
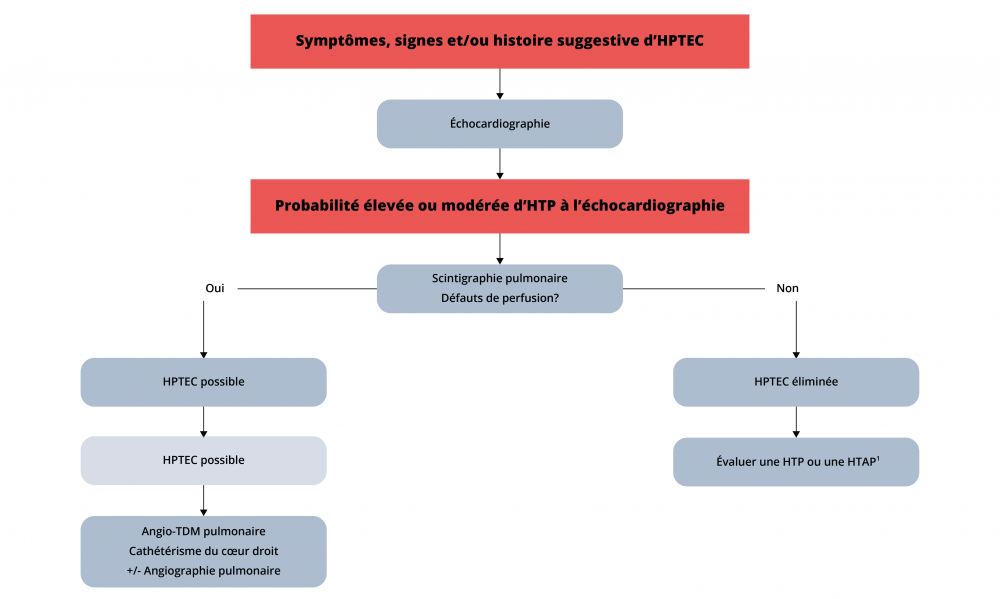
Adapté de : Galiè et collab., European Heart Journal, 2016.
Schéma de stratégies diagnostiques pour l’hypertension pulmonaire thromboembolique chronique
Télécharger


